Cadastre-se e receba grátis as principais notícias do Correio.
'Não tem vaga': entenda como funciona a fila da regulação para covid-19 na Bahia
Desde a semana passada, são centenas de pedidos de UTIs todos os dias; leia histórias de famílias que lutaram por um leito
-
Thais Borges
Publicado em 20 de março de 2021 às 05:30
- Atualizado há 2 anos
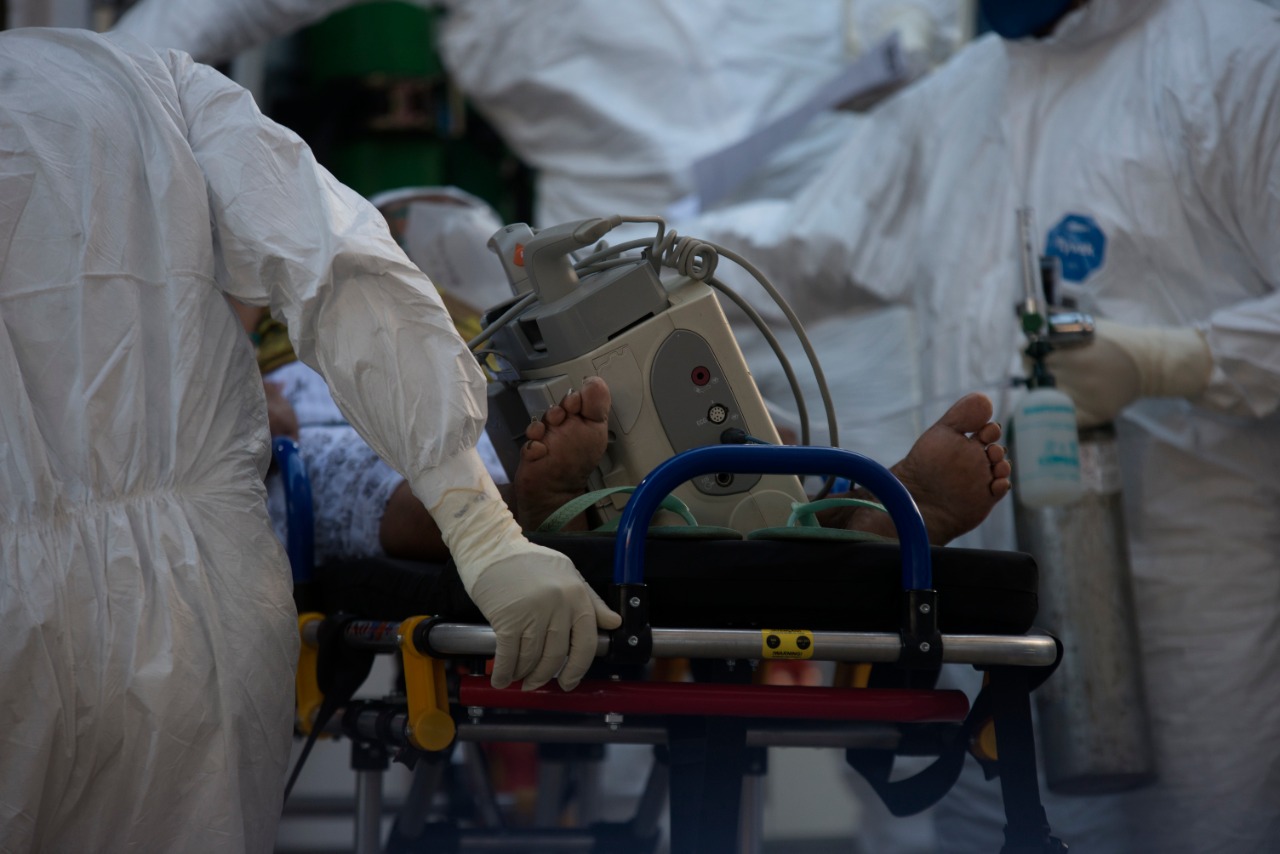
Na tela do computador, aparecem quase 500 nomes. Em quase todos os dias, nas últimas duas semanas, é isso que o médico regulador Eduardo Sampaio tem encontrado ao chegar para trabalhar. Ortopedista e traumatologista de formação, ele se tornou ‘regulador’ há três anos, quando assumiu uma função que ganhou novos contornos em março de 2020: é um dos profissionais da Central Estadual de Regulação.
Se a pandemia do coronavírus veio como um desafio para o sistema de saúde no ano passado, nada se assemelha ao que tem acontecido nas últimas semanas. Desde o fim de fevereiro, médicos como Eduardo precisam administrar uma fila de pacientes que só cresce: a da espera por um leito da covid-19, seja em enfermaria, seja em uma Unidade de Terapia Intensiva (UTI).
Mesmo que passem o dia inteiro regulando pacientes - ou seja, buscando hospitais que tenham vagas para recebê-los e garantindo a transferência - a lista de espera bate recordes diários. Quando conseguem a vaga para alguém, chegam mais pedidos, de todas as regiões da Bahia. Esta semana, o estado chegou a uma taxa de ocupação de UTIs de 89%. Na sexta-feira (19), esteve em 85% com algumas oscilações.
Os pedidos, no boletim mais recente, divulgado no fim da tarde de ontem, eram 379 - mais 167 para leitos clínicos. Ficar acima dos 400 tem sido constante. Ontem foi a única exceção em 15 dias: a primeira vez no período em que menos de 400 pacientes aguardavam leitos de UTIs de covid. “Nós vemos o estado todo. Enquanto cada unidade de saúde vê 50, 60, 100 pacientes (em seus sistemas), nós vemos 700, 800 pacientes por dia. Isso mexe com a gente, porque a gente entra no problema do paciente. É como se a gente estivesse próximo a ele”, diz Eduardo. É por isso que a fila da regulação talvez seja o lugar mais fácil para observar o colapso do sistema de saúde. Depois de seguidos alertas, na última quarta-feira (17), o governador Rui Costa confirmou que o estado enfrenta a situação.
“É um colapso... Todas as vezes que você tem um número de pacientes grande na fila, esperando. Na medida em que você não consegue regular um paciente que precisa de UTI em menos de 24 horas, isso já é um sinal de colapso do sistema”, afirmou Rui.
Esta semana, a subsecretária da Saúde do Estado, Tereza Paim, chegou a dizer, em entrevista à TV Bahia que, em um único dia, 24 pessoas tinham morrido esperando por uma vaga na regulação no estado. Esse número diz respeito à fila em geral - ou seja, inclui pacientes não relacionados à covid-19 - mas, segundo ela, dentre eles, “alguns” foram vítimas do coronavírus.
Critérios Um paciente só entra na fila por um leito de covid-19 depois que um primeiro médico - que pode estar dando assistência em uma emergência, em uma UPA, um gripário ou mesmo em uma ambulância - faz um pedido, logo depois de enviar um relatório médico.
Esse relatório é analisado pelos médicos reguladores, que conferem toda a demanda do estado e visualizam onde aquele paciente está. Diante desse cenário, é o momento de buscar a vaga adequada que fique mais perto - se não for na mesma cidade, pode ser em um município próximo, por exemplo.
Só que, ainda que seja batizada informalmente de ‘fila’ da regulação, a lista não funciona exatamente como uma fila. Entre os profissionais da central, inclusive, a expressão é evitada justamente porque não existe uma ordem cronológica que indique que um paciente que entrou no sistema às 7h de um dia será transferido antes do que outro que deu entrada 15 minutos depois. “A gente avalia por gravidade, perfil, pelo local onde o paciente se encontra. A partir do momento em que um relatório entra no sistema, o médico regulador lê e, através de protocolos clínicos, define se a gravidade é mais alta ou mais baixa. É como se ele pintasse aquela ocorrência”, explica a diretora da central, Rita de Cássia Santos. Esse ‘pintar’ é uma referência ao famoso Protocolo de Manchester, utilizado na maioria dos hospitais como método de triagem. De forma geral, depois de avaliar os pacientes, as equipes definem cada caso como uma cor. A classificação vai do azul, considerado não urgente, ao vermelho, que indica emergência e que o paciente deve ser atendido imediatamente.
Laranja, amarelo e verde indicam, respectivamente, muito urgente, urgente e pouco urgente. Assim, os pacientes de gravidade - os vermelhos - se tornam prioridade na fila e os reguladores conseguem enxergar logo o nome do paciente mais grave.
Nem sempre, contudo, a regulação depende só do quão grave a pessoa esteja. É preciso combinar o perfil do paciente com a vaga que está disponível. “Às vezes, você tem dois pacientes graves, mas o primeiro deles precisa de hemodiálise. Se a vaga ofertada não tem opção de hemodiálise, não vou poder enviar aquele paciente porque a vaga não vai atendê-lo”, afirma Rita.
Outro critério é o próprio lugar onde a pessoa espera pela regulação. Se ela está numa UPA ou em um hospital de pequeno porte, com menos recursos, será regulada com prioridade. Casos confirmados de covid-19 também são transferidos antes dos que são apenas suspeitas da doença.
A avaliação da coordenadora também é de que nunca houve um período tão grave, com tantos pacientes à espera de regulação. “Desde a semana passada, estamos com mais de 400 pacientes, beirando os 500. No pior momento do ano passado, lembro vagamente que era, no máximo 200 pacientes em tela. Talvez em algum dia tenha chegado perto de 250, mas nada como hoje”, completa Rita.
Mesmo com a ampliação de leitos no estado, a média hoje para alguém conseguir uma vaga depois da regulação é de 48 horas. Na primeira onda da pandemia, esse tempo ficava em torno de 12 horas - nos piores momentos, no máximo, chegava a 18 horas. Para garantir a regulação, a central funciona 24 horas por dia, todos os dias da semana, em um prédio no Centro Administrativo da Bahia (CAB), perto da Secretaria da Saúde do Estado (Sesab).
Médicos Hoje, há cerca de 300 médicos contratados - em regimes de dois plantões semanais de 12 horas. Cada turno durante o dia tem 22 médicos - 20 reguladores, um coordenador e um chefe de plantão. À noite, o número de reguladores passa a ser 10.
Logo que a pandemia da covid-19 começou, um grupo foi designado para trabalhar especificamente na regulação dos pacientes da doença. De lá para cá, a demanda cresceu tanto que o grupo teve que aumentar. Antes, eram cinco profissionais. Agora, são sete debruçados exclusivamente nisso. Apesar disso, o ritmo não diminuiu. “Cada um regula, em média, entre 110 e 130 pacientes por dia. No pior momento do ano passado, cada um de nós tinha entre 60 e 70 pacientes”, conta o médico regulador Eduardo Sampaio. Com casos mais graves, alguns pacientes morrem antes mesmo da regulação. “Tivemos pacientes que entraram na tela às 8h e às 13h já tinham ido a óbito sem dar tempo de fazer nada. O vírus está muito mais letal, matando muito mais rapidamente. Às vezes, não conseguimos regular a tempo porque eles já chegam gravíssimos”, explica o médico.
Não é só leito Mas não basta apenas abrir novos leitos para reduzir a taxa de ocupação - ou simplesmente atender toda a demanda da fila. Na quinta-feira (18), o governador Rui Costa afirmou que a taxa de positividade nos exames que chegam ao Laboratório Central (Lacen) caiu para 44% essa semana. Há duas semanas, o índice alcançou 55%.
No entanto, apesar da queda, isso ainda não se reflete na ocupação. As novas variantes do coronavírus, mais transmissíveis e mortais do que a forma comum do vírus, são apontadas como uma das razões para mais pacientes desenvolverem quadros graves e precisarem de internação.
“Os leitos não evitam a transmissão. A velocidade de transmissão e o surgimento de novos casos têm sido muito grande”, diz o médico Luis Eugenio de Souza, doutor em Saúde Pública, professor do Instituto de Saúde Coletiva da Ufba e pesquisador da Rede Covida. “Por isso, estamos insistindo nas medidas que evitam a transmissão, como acelerar a vacinação e um lockdown severo. Claro que um lockdown efetivo precisa ser acompanhado de um auxílio financeiro, para que as pessoas não precisem sair para batalhar o pão de cada dia”, reforça.
Para o professor, essa é a única chance que o Brasil e a Bahia têm de não viver em colapso.“Porque já estamos em colapso. Espaços físicos, camas, leitos, são relativamente fáceis de expandir. Mas pessoal não. E estamos chegando ao limite das chamadas para profissionais. As pessoas estão exaustas, há mais de um ano trabalhando. Por isso, a partir de um determinado momento, a abertura de um leito é cada vez mais difícil”, afirma Souza. ‘Ambulância é leito’ Ao CORREIO, famílias contaram histórias de pacientes que precisaram ficar horas em ambulâncias aguardando que a regulação encontre uma vaga (veja abaixo). Mas, de acordo com o coordenador de Urgência e Emergência da Secretaria Municipal da Saúde, Ivan Paiva, há uma diferença entre os pacientes que precisam de atendimento primário - quando o Serviço Móvel de Atendimento de Urgência (Samu) vai até o local para um primeiro contato - e os pacientes que já estão em alguma unidade e precisam de transferência depois da regulação.
Paiva admite que, apesar do tempo médio de uma a duas horas para a transferência de pacientes, de fato, houve um aumento na demora em alguns casos. Isso seria motivado, principalmente, porque a rede privada também já não tem leitos.
"Mas a ambulância sempre foi leito. As pessoas acham que a gente vivia num mundo de maravilhas, mas quando o Samu começou em 2005, a gente tinha 10 UPAs a menos e não tinha os hospitais do Subúrbio, o Municipal, o HGE2, a Maternidade José Maria de Magalhães. Hoje, isso é um problema porque estamos numa pandemia", diz.
No início da pandemia, o Samu contava com 41 ambulâncias. Hoje, são 62, mas a secretaria está em fase de contratação de profissionais para trabalhar em outras oito. Desse total, 12 são UTIs móveis, mas o número deve chegar a 14 quando o total for 70. "Mas o pessoal acha que ambulância sai andando com controle remoto. Tem que contratar equipe, condutor. Médico atualmente é a coisa mais escassa que tem", cita.
No entanto, apesar disso, ele tranquiliza a população."Tem gente que acha ficar dentro da ambulância por horas é um problema. O maior problema é que aquela ambulância poderia estar fazendo outros atendimentos. Mas tanto na UPA quanto no gripário ou na ambulância, o paciente está sendo atendido, assistido, recebendo medicamentos", garante. Além disso, segundo Paiva, é comum que, durante esse transporte dos pacientes por mais horas do que o previsto, o oxigênio da ambulância acabe (veja abaixo). No entanto, o protocolo o Samu de Salvador é substituir não apenas a unidade, mas toda a equipe envolvida.
Confira, a seguir, histórias de famílias que lutaram por um leito de covid-19 na Bahia
‘Minha tia passou cinco horas na ambulância. Entrou na UPA com falta de ar de manhã, à tarde morreu’
A família do estudante de Medicina José William Oliveira, 26 anos, ainda luta para se recuperar da perda da tia, Jandaíra das Neves de Oliveira, na última segunda-feira (15). Aos 57 anos, ela morreu de covid-19 na UPA de Santo Amaro de Ipitanga antes que pudesse ser regulada para uma vaga de UTI. Confira o relato dele. Jandaíra tinha 57 anos e vivia com a mãe em Lauro de Freitas (Foto: Acervo pessoal) "Minha tia morava em Lauro de Freitas e a gente respeitou a quarentena. Nossa família pode ser tida até como um exemplo. Não tivemos nenhum encontro familiar, nem no fim do ano, nem em momento nenhum. Nós sobrevivemos à primeira onda e parecia que a gente ia conseguir passar por esse período.
Ela morava com minha avó e a única forma de comunicação dela com o meio externo era recebendo as compras em casa.
Na quinta-feira, dia 4 de março, ela começou a apresentar uma tosse. Como estou prestes a me formar em Medicina e pego sempre paciente com covid, falei que era covid. Sempre falo para os meus pacientes que quando qualquer um apresenta qualquer coisa atualmente, até conjuntivite, indico que faça o (teste) PCR, porque até conjuntivite a covid faz. Sintoma gripal, trombose, AVC, infarto. Faz tudo que você imaginar. Qualquer coisa tem que me provar que não é covid. Indiquei que ela fizesse no final de semana.
Ela fez na rede particular e o resultado só veio sair no dia 10. Veio positivo e, naquele momento, ela já se apresentava dentro dos enquadramentos da OMS (Organização Mundial da Saúde) ou até dos protocolos que a gente tem usado aqui em Salvador como um caso leve. Era tosse e mais nada. Aí, a gente teve dificuldade de procurar atendimento médico porque as UPAs, nessa semana do dia 10, já estavam fechadas para casos leves.
Chegou o final de semana de 13 e 14 de março e ela começou a ficar mais cansada, mas dizia que não estava com falta de ar. A tosse tinha diminuído, mas começou a ficar mais cansada, mais deitada. Quando eu soube disso, fui visitá-la e fiz as coisas que podia. Olhei pressão, açúcar, fiz exame físico nela. Falei: ‘olha, tia, você vai complicar. Precisamos procurar uma unidade de saúde’. Mas continuamos com dificuldade porque, como ela não tinha queixa, ninguém internava.
Como vai internar alguém sem falta de ar? O normal da saturação (de oxigênio) é acima de 95. Tem pessoas com covid-19 que têm apresentado saturação de 93, 92, mas não fica com falta de ar. Ela estava justamente nessa linha tênue, saturando 93, 94. Quando chegou de domingo para segunda, no caso, na madrugada de segunda-feira (15), ela me ligou já com a voz entrecortada.
Aí você sabe que é falta de ar. Eu rapidamente liguei para o Samu. Pedi urgência, falei que era uma paciente covid positivo, com dispneia (falta de ar) e que precisava da assistência. Eles me disseram que iam demorar mas nem demoraram. Chegaram lá e pegaram ela. O Samu começou a tentar hospitais de Salvador. Hospitais de campanha, Hospital Espanhol, Sagrada Família, Itaigara Memorial, outras UPAs em Salvador, outras em Lauro. Mas, pela localização, o Samu acabou parando na porta da UPA de Santo Amaro de Ipitanga. Nessa parada lá, eles chegaram lá 2h30 da manhã e a UPA falou que não tinha como aceitar minha tia porque, segundo eles, estava cheio e não tinha jeito. O Samu continuou tentando vaga e a madrugada foi passando, porque o sistema está colapsado. Não tem vaga. Foi quando o oxigênio do Samu acabou. O oxigênio estava sendo tão necessário que até a reserva já tinha acabado. A UPA foi obrigada a ceder oxigênio para a ambulância e, nisso, foram quase obrigados a internar minha tia. Porque qualquer paciente grave, você é obrigado a internar. Não pode negar. Isso já era por volta de 7h30 da manhã de segunda.
Imagine uma ambulância ficar para cinco horas na porta de uma unidade tentando regular um paciente e não conseguir. Quando ela foi internada, a unidade imediatamente também colocou na tela da regulação.
Ela foi internada com uso de máscara não-reinalante, que você fica recebendo oxigênio, mas não é invasivo. Você fica acordado, fica de boa. Ela tomou banho lá na unidade, se alimentou, conversou com as pessoas.
Mas tem no prontuário dela que, na marca das 15h, ela tinha um desconforto respiratório e indicaram a intubação. O prontuário está pessimamente escrito, então não está bem explicado o motivo de intubar. Somente a dispneia não é motivo pra intubar. Nessa ideia de intubar ela, fizeram as drogas da intubação. A primeira droga é sedativa. É para desligar o Sistema Nervoso Central. Tem uma para relaxar os músculos. Depois, passaram o tubo, mas o coração dela parou. Entrou no processo de reanimação e, segundo o prontuário, ficaram 14 minutos tentando reanimar e ela voltou. Mas o coração parou de novo. Ficaram mais 15 minutos e declaram o óbito às 15h30. Nesse dia, quando a gente entregou ela lá, ficamos com aquele sentimento de responsabilidade do familiar. A gente entregou nosso familiar e nos foi dito que a gente recebia boletim às 16h. A partir de 16h, comecei a ligar, ligar, ligar. Alguém anotava meu número e dizia que iam me ligar, mas nada acontecia. Passou 16h, 17h, 18h, 19h, quando comecei a falar com o turno da noite.
Às 22h30, finalmente recebi a ligação. A assistente social me chamou para conversar. Como sou formando em Medicina, sei que quando falam isso, é porque seu parente morreu. Isso é uma conduta médica, por isso, a assistente social não pode falar. Mas me identifiquei como formando em Medicina e perguntei se ela tinha falecido. Passaram para o médico, que confirmou, mas não sabia explicar porque nem estava naquele plantão. Quem deveria ter explicado era a médica que assinou o atestado de óbito.
Saí de Salvador bem perdido e foi a Lauro de Freitas pegar a declaração de óbito e conversar com a equipe. Encontrei uma equipe desmotivada e descobri que, naquele mesmo dia, foram cinco mortes naquele mesmo local. É um número muito alto para um gripário pequeno. A unidade é muito improvisada. Os profissionais não estão muito orientados nem mesmo sobre o uso de EPIs (equipamentos de proteção individual). Tinha médico no corredor usando máscara cirúrgica, sendo que deveria usar N95 e ainda faceshield, por ser local de intubação.
Tem um lema da Medicina que, em resumo, diz que você sempre deve fazer o bem, nunca a maleficência. Os médicos acreditam que você não ter o cuidado em saúde é melhor do que você ter um cuidado ruim.
Quando você faz um TCC (Trabalho de Conclusão de Curso), tem uma introdução, desenvolvimento, conclusão. Tem um roteiro. Quando você faz um prontuário médico, você também segue um roteiro. Mas é como se o prontuário dela começasse na conclusão e tivesse uma introdução mal feita. Vendo aquela situação, fiquei ainda mais indignado. Mas o que eu podia fazer se já tinha perdido a única coisa valiosa ali?
Fui com a funerária até a unidade. Os corpos dessa unidade são jogados em uma salinha fechada nos fundos da UPA. Não tem iluminação. Por trás, passa um esgoto e, do lado dessa salinha, é o descanso dos funcionários. E uma unidade tem que ter alguém que é responsável por essa parte de dispensa dos corpos, que é uma pessoa que vai abrir o local. Nessa salinha, não tinha nem porta, nem luz, nem funcionário na sala. Eu tive que mandar uma empresa privada fazer uma coisa que era serviço público. Duas pessoas que não trabalham ali entraram nessa sala para procurar o corpo de minha tia, sendo que todos os corpos ficam em sacos pretos sem marcação. Você tem que ir na sorte abrindo os sacos, trazendo para fora até achar o corpo certo. Quando acharam o certo, estava tudo escuro e já tinha 12 horas do falecimento. O corpo estava em um estado inicial de decomposição. Não é a mesma coisa que o corpo de alguém que morreu há meia hora. Precisava de tempo para reconhecer, mas os funcionários da unidade ficaram gritando: ‘É ou não é?’.
Quando fui fazer o atestado de óbito no cartório, encontrei as famílias dos outros mortos na unidade. Todos tinham o mesmo relato que eu. Uma familia tinha pedido a cópia do prontuário e eles negaram, sendo que a cópia é seu direito.
Minha tia foi internada na terça-feira, às 11h30, no cemitério Bosque da Paz. Na quarta-feira, a vigilância epidemiológica de Lauro de Freitas me ligou para confirmar algumas informações da morte. Eu expliquei o caso e eles disseram para procurar a Ouvidoria do município. Mas relatei algumas informações de saúde pública. Não é comum você estar com covid e, de repente, no oitavo ou nono dia, fica dispneica, chega andando de manhã e de tarde morre. É preciso saber: aquilo foi uma variante? É um caso fora da curva? O estado precisa pedir (o sequenciamento).
O colapso é total. Minha tia tinha 57 anos. Era uma mulher evangélica, não era casada, nem tinha filhos. Ela cuidava de minha avó, que tem 88 anos e respeitava fielmente o isolamento. Quando ela testou positivo, tive que mandar testar minha avó. Ela também testou positivo, mas já tinha tomado a vacina. Tomou a segunda dose da vacina semana passada e está bem, sem sintoma nenhum.
Acredito que elas se infectaram através das compras, porque ninguém ia lá além de entregar as compras. Eu passei um ano sem ver minha avó. Só fui ver agora por causa disso. Mesmo assim, fui por ser interno de Medicina, sou vacinado e já tive covid.
Minha tia era uma mulher apaixonada por cozinhar, especialmente sobremesas. Ela era de uma igreja chamada Deus é amor e tinha os laços dela, as amizades, além da família. Ela tinha hipertensão e amava as plantas. Durante a pandemia, a vida dela estava girando em torno disso. Minha maior vontade é falar para os médicos que eles devem preencher o prontuário da forma mais minuciosa possível, com os detalhes e com os fatos que realmente aconteceram. O da minha tia é cheio de falhas. Isso cabe processo e até perda do registro médico. Mas, pelo que eu vi no prontuário, estava errado. Não posso dizer que se minha tia tivesse sido atendida, estaria viva. Não posso afirmar que o que eles fizeram foi errado. Meu pensamento hoje é que eu perdi minha tia, mas de evitar que outras pessoas percam a tia, a mãe, a avó, o marido".
‘Pessoas estavam sentadas em cadeiras com oxigênio e mantas. Um paciente morreu ao lado de minha mãe’
Desde abril do ano passado, a jornalista Marília Simões, 52, acompanha a rotina de pacientes internados com covid-19 e de suas famílias. Como assessora do Hospital Espanhol, ela viu muita coisa. Mas, este mês, viu sua mãe, a enfermeira Stella Aquino, 87, professora aposentada da Escola de Enfermagem da Ufba, sofrer para encontrar um leito de UTI na rede privada. Atualmente, ela está internada no Hospital Português e se recupera bem. Stella Sena é professora de Enfermagem aposentada da Ufba. Ela se recupera bem depois de ter tido dificuldades para conseguir um leito na rede privada (Foto: Acervo pessoal) “Minha mãe nunca teve um problema de saúde mais grave, mas tem um histórico de embolia pulmonar e pneumonia pulmonar. Ela teve a embolia pulmonar há um ano, em janeiro do ano passado, e ia desmamar do anticoagulante em março. Mas o médico manteve.
No dia 16 de março de 2020, a gente trancou minha mãe em casa. Ela tinha um ano dentro de casa. No dia 8 de março deste ano, tomou a segunda dose da vacina, um mês depois de ter tomado a primeira dose. Mas no mesmo dia que tomou, ela começou a ter os sintomas de falta de ar. No terceiro dia, a gente fez o teste PCR expresso e deu positivo. Ela estava bem ruim de saturação e chamamos a Vitalmed às 2h da tarde. O médico fez o diagnóstico e disse que precisava internar. Nós ficamos 3h30 com a Vitalmed com oxigênio da ambulância, tentando uma vaga. Não tinha leito, não conseguia vaga em nenhum lugar. Depois dessas três horas na ambulância, a gente conseguiu uma vaga para entrar na emergência do Hospital Português, mas não tinha leito. A ambulância pressionava, porque precisava atender outros pacientes. A ambulância tinha se tornado leito de covid pelo oxigênio.
No hospital, ficamos em uma sala improvisada, um corredor por 24 horas. Só conseguimos subir para um apartamento maravilhoso na sexta-feira, dia 11, no final da tarde. Qual é minha sensação? Vi toda boa vontade do mundo dos heróis da saúde. Gratidão não expressa o que senti. Estou trabalhando há 11 meses no Espanhol, eu convivo com essa realidade há um ano, com terceiros.
Mas é muito diferente quando é na pele, você só sente quando é com você. Eu estava lá dentro impotente, queria fazer as coisas e não podia. Os profissionais exauridos. Eu trabalho há mais de 30 anos no jornalismo de saúde e nunca vi aquilo em minha vida.
Eram pessoas sentadas em cadeiras no corredor, literalmente em cadeiras de reunião de 90 graus, enroladas numa manta, com oxigênio. Eram cenas dantescas. Minha mãe estava com uma fralda e eu pedi para trocar. A enfermeira falou ‘já vou, já vou quando terminar de tentar reanimar esse paciente’.Ao lado de minha mãe, um paciente veio a óbito, depois de 25 minutos tentando reanimar. A filha jovem estava no corredor, na madrugada, sozinha, vendo o pai morrer. Eu abracei a menina, porque nessa hora você esquece. É uma guerra. Eu parei para pensar: entre a fralda de minha mãe e o coração do cara que está ali parando, claro que tem que atender ele. Nós somos uma família privilegiada, temos plano de saúde, mas não adianta. Estamos todos iguais, na mesma guerra, e a empatia, a solidariedade e a compreensão têm que prevalecer.
Já tem uma semana e ela está bem do quadro da covid-19, com oxigenação ok, mas extremamente debilitada e fragilizada pela idade. Acho que ela ter vencido foi uma superação e uma surpresa pra todos. Realmente, tenho que dar graças a Deus.
Em termos de serviço, não tenho queixa. Eles conseguiram fazer tomografia às 10h da noite de uma quinta. O povo se vira como pode mas é uma coisa desumana para quem está cuidando e quem precisa ser cuidado. É um esforço de tirar o chapéu, mas há um limite. Não tenho queixa da assistência humana, mas o hospital não tem culpa de não ter estrutura física. E quando eu digo que é uma guerra é porque o oxigênio pode faltar para qualquer um - pode ser o empresário muito rico ou o Zé do Picolé da esquina. O vírus é imprevisível e sua única arma é a prevenção".
'Minha irmã tem plano de saúde e não adiantou. Teve que esperar e ir para o público'
A vendedora Ana Paula Lima, 36, passou por uma saga para conseguir uma vaga para a irmã, a publicitária e produtora de eventos Leide Lima, 39. Depois de dar entrada em um hospital particular e ter o atendimento negado pelo plano de saúde, ela esperou pouco mais de 48 horas para ser transferida para a rede estadual, no Instituto Couto Maia.
“Minha irmã mora com minha mãe, que também teve covid e ficou internada. O filho dela, que é criança, teve e foi assintomático. Mas ela é diabética, hipertensa e o quadro foi piorando.
A saga começou com minha mãe no dia 9 de março. A saturação dela estava em 92 e fomos na UPA de São Caetano. Com muita luta, ela foi atendida, foi para o oxigênio e já ficou para regulação. Tossia muito, não conseguia falar. Já tinha passado pela UPA do Pau Miúdo e pela do Santo Inácio e só mandaram para casa com remédio. Ela ficou uns três dias na UPA, até que conseguiu a regulação para o Hospital do Subúrbio no sábado, dia 13.
Enquanto a gente passava por isso, minha irmã começou a ter sintomas. Dor no corpo, febre até 39 graus, dor de cabeça. Ela tem um problema de aspa e tem sobrepeso. Mas não estava cansando ainda. Quando foi na segunda (15), de manhã, ela estava sentindo muita falta de ar. A saturação estava em 82. Bem abaixo do que minha mãe ficou. Como ela tem plano de saúde, foi para o Hospital da Cidade e já entrou na emergência para o oxigênio. O plano dela só cobria 12 horas. Quando sai da emergência, tem que ir para a internação, mas a internação dela tem uma carência até o dia 14 de abril. Por isso, o plano não quis assumir. Os custos estão todos lá, as despesas, as dívidas. Enquanto isso, o médico dizia que precisava de UTI e eu ligava para o plano pedindo que eles liberassem e nada. Cheguei a ir até o escritório deles para falar e disseram que era uma questão de contrato, que tinha que esperar a data. Foi o maior descaso.
O hospital já tinha pedido a regulação (para a rede estadual) na segunda mesmo. Alguém no hospital falou à minha irmã que o plano não cobria e desestabilizou o emocional dela. A menina é ansiosa e entrou em desespero. Na cabeça dela, ia ficar sem atendimento nenhum.
Eu tentava acalmá-la pelo telefone ao mesmo tempo em que continuava na labuta pela vaga. No hospital, ela não tinha direito a alimentação. Não deram nem água.
Na quarta (17), finalmente a gente conseguiu um leito no Couto Maia. O quadro dela não era para ficar em enfermaria, tinha que vir para uma UTI. Me disseram que iam transferi-la à noite, mas acabou que a transferência ficou para quinta-feira. Fui para o Couto Maia, mas ela nem tinha chegado. A empresa privada que presta o serviço da ambulância disse que minha irmã precisava ir acompanhada de um médico. Isso só seria possível na quinta-feira à tarde. Tudo isso foi uma negligência que afetou o psicológico dela, o meu… Um desgaste. Todos esses dias subindo e descendo, primeiro com minha mãe, depois com minha irmã. Ter plano não foi garantia de atendimento. Ela teve que vir para o hospital público e esperar, mesmo com plano de saúde. Nenhuma delas tinha idade para a vacina ainda. Minha mãe tem 59 anos, é diabética, mas já está bem em casa. Desde o começo, nós sempre tivemos uma preocupação. Além delas, eu sou alérgica a vários remédios.
As pessoas precisam parar porque essa doença não é brincadeira. É algo muito sério. Só posso dizer que usem máscara, porque muita gente já se foi e muita gente não vai conseguir assistência. A gente tem que continuar se cuidando, dobrando e triplicando o cuidado. Só eu sei o que passei com minha mãe e minha irmã. Mas ainda estou na luta, porque minha irmã ainda vai se tratar".








